Akut és krónikus urtikária
Az urtikária gyakori betegség, akut formája különösen gyakori. Szerencsés esetben az akut urtikária gyorsan elmúlik, a betegek sokszor maguktól megfejtik a tünetek kiváltó okát. Nagyobb kihívás a krónikus spontán urtikária és az indukálható urtikáriák kezelése. A krónikus spontán urtikária gyakran évekig tart, aktív korban lévő embereket érint, és bár átmeneti állapotnak tekinthető, amíg tart, súlyosan rontja az életminőséget. Az omalizumab bevezetése nagy előrelépés a korábbi kezelésekre refrakter krónikus spontán urtikária kezelésében.

Dr. Bata-Csörgő Zsuzsanna
PhD. Egyetemi tanár, SzegediTudományegyetem, Bőrgyógyászatiés AllergológiaiKlinika
Az immunrendszer alapvető feladata a szervezet, a szövetek integritásának, homeosztatikus állapotának fenntartása. Korábban úgy gondoltuk, hogy az immunvédekezés mechanizmusai elsősorban az idegen anyagok, különböző kórokozók elleni védelemre szolgálnak, ma már tudjuk, hogy bármiféle szöveti sérülés immunológiai reakciók kialakulásához vezet. Önmagában a sérült szövet, a saját anyagaink is képesek immunválaszt indukálni, ez a szöveti gyógyuláshoz szükséges normális reakció. Bármilyen okból alakul ki az immunválasz, fontos, hogy jól célzott és jól szabályozott legyen. A túlméretezett reakciók a szövetek sérüléséhez, krónikus gyulladáshoz vezetnek. A túlérzékenységi reakciók valószínűleg ilyen, nem jól szabályozott, túlméretezett reakciók.
Az allergiás reakciókkal kapcsolatban azt is feltételeztük, hogy jó ok nélkül, egyébként ártalmatlan anyagok hatására alakulnak ki. Az utóbbi években azonban egyre több adat bizonyítja, hogy az erős allergének nem ártalmatlan anyagok, egyéni érzékenységtől függően szöveti sérülést okoznak, ezért indukálnak aktív immunválaszt. Az immunválasz kialakulása tehát védekező mechanizmus, a nagyon erős reakció azonban már az immunreguláció nem megfelelő működése miatt betegséghez vezet. (1)
I-es típusú túlérzékenységi reakciók, masztociták aktiválódása
A túlérzékenységi reakciók I-es típusában klasszikus tünet a csalángöbcse kialakulása. A bőrön kialakuló viszkető, eritémás, ödémás jelenség kialakulásáért a bőrben elhelyezkedő masztociták felelősek. A masztociták alapvetően az elsődleges immunválasz sejtjei, melyek a bőrben elhelyezkedve a külvilág bizonyos ártalmas hatásaival szemben védelmet nyújtanak. Túl erős környezeti hatások vagy nem jól szabályozott működés az elsődleges immunválaszt meghaladva az adaptív immunválaszt is aktiválják. Az allergiás vagy túlérzékenységi immunreakciókban a környezeti hatásra túlzott mértékű, a szervezet, szövet integritásának fenntartása szempontjából már szükségtelen és céltalan immunreakciók alakulnak ki.
A masztocitákat Ehrlich 1878-ban írta le jellemző festődésük és nagy granulumaik alapján. Ő még azt feltételezte, hogy ezeknek a sejteknek a nagy granulumaiban a környező szövetet tápláló anyagok vannak jelen, ma már tudjuk, hogy ezek a granulumok preformált aminokat (hisztamin), proteázokat, heparint tartalmaznak. A sejtek aktivációját jellemzően kétfázisú anyagkibocsátás követi. Az első hullámban perceken belül szabadulnak fel mediátorok, melyek közül a hisztamin a degranuláció során a sejtből kikerülve azonnal oldódik és hatást fejt ki. A csalángöbcse kialakulása elsősorban a hisztaminfelszabadulás következménye.
De novo szintetizált anyagok kibocsátására is képesek a masztociták, ezeknek az anyagoknak a termelődése azonban stimulusfüggő és időt vesz igénybe – a leukotriének, prosztaglandin, TNF, IL-4, IL-5, IL-6 és IL-13, különböző növekedési faktorok, kemokinek tartoznak ide. A masztocita a kibocsátott citokinek, kemokinek segítségével befolyásolja a környezetében levő szöveti sejteket és elősegíti gyulladásos sejtek beáramlását a szövetbe. A masztociták aktiválódásának egyik fő mechanizmusa a specifikus IgE-molekulán keresztül történő aktiváció, ami a valódi allergiás reakció alkalmával zajlik. A specifikus IgE kialakulásához az adaptív immunrendszer működése szükséges, valódi allergiás reakció kialakulását mindig megelőzi a szenzibilizáció folyamata. Álallergiás reakciónak nevezzük azokat a reakciókat, melyek a sejtek nem IgE-függő aktiválódásával alakulnak ki. Komplement, proteázok, citokinek, adenozin, a veleszületett immunrendszerhez tartozó receptorok (pl. a Toll receptorok), neuropeptidek, hiperozmolaritás képesek a sejtek aktivációjára. (2)
Valódi allergia, pszeudoallergia, urtikária
Különböző kiterjedésű csalánkiütések kialakulása gyakori tünete az I-es típusú valódi allergiás és álallergiás reakcióknak. Ételek, gyógyszerek és rovarmérgek egyaránt leggyakrabban I-es típusú, valódi, IgE mediálta allergiás reakciót váltanak ki. Az álallergiás reakciókban elsősorban ételadalékok és gyógyszerek szerepelnek kiváltó okként. A csalángöbcsék kialakulását a bőrön urtikária betegségnek nevezzük. A dermis, subcutis területére lokalizálódik, általában a fej-nyak táj bőrén, nyálkahártyáján alakul ki az angioödéma. Klinikai megjelenését tekintve a csalánok mérete nagyon változó lehet, a tünetek kiterjedése szintén. Nem szabály, de a csalán megjelenését angioödéma is kísérheti, ugyanakkor angioödéma kialakulhat csalánkiütések nélkül is.
Manapság gyakori az arcra lokalizálódó ödéma kialakulása olyan betegeken, akik vérnyomáscsökkentőként ACE-gátlót szednek. ACE-gátló okozta ödéma akár évekkel a szer beállítása után is kialakulhat. Ebben az esetben az ödéma megjelenését a bradikinin mediálja, így az allergiás reakciókban szokásosan alkalmazott antihisztamin, szteroid és epinephrin nem is alkalmas a tünetek kezelésére. ACE-gátlót szedők arcra lokalizált ödémájának jelentkezésekor az ACE-gátló szedését le kell állítani. A kialakult ödéma 2-3 nap alatt húzódik vissza. ARB típusú antihipertenzív gyógyszert be lehet állítani az ACE-gátló helyett, bár a betegek kis részénél az ARB is indukálhat ödémát, erre is gondolni kell.
A tünetek időbeni lefolyása szerint megkülönböztetünk akut urtikáriát, amikor a betegség 6 hétnél rövidebb ideig tart, és krónikus urtikáriát, amikor a tünetek 6 hétnél tovább tartanak. Urtikáriában a csalángöbcse 24 óránál tovább nem marad meg ugyanazon a helyen. Előfordul, hogy a csalánok napi rendszerességgel jelentkeznek, mindig újabb bőrterületen, de tünetmentes napok is megszakíthatják a betegséget. Az akut urtikária egy eseményű is lehet, többnyire pszeudoallergiás vagy valódi allergiás alapon alakul ki, és gyakran része súlyos anafilaxiának.
Az anafilaxiás reakció felismerése és kezelése
Az anafilaxiás reakció diagnosztikáját nagymértékben megkönnyíti, ha a betegen csalánkiütést is látunk. Az anafilaxia jellemző tünetei lehetnek a görcsös hasi fájdalom, nehézlégzés, stridor, szorongás (pánik), mellkasi diszkomfort, szorítás, köhögés, hasmenés, belégzési nehézség, nyelési nehézség, szédülés, bőrviszketés, orrdugulás, hányás, hányinger, palpitáció, generalizált eritéma, elmosott beszéd, arcra lokalizált ödéma – a többnyire generalizált urtikák és az eszméletvesztésig fokozódó hipotónia mellett. Gyógyszerek, rovarméreg, latex, az élelmiszerek közül a mogyoró és egyéb olajos magvak állnak az élen a súlyos valódi allergiás tüneteket kiváltó anyagok listáján. A gyógyszerek közül leggyakrabban a penicillin és származékai, a cefalosporinok okoznak súlyosabb reakciót. Az akut urtikária nagyon gyakori, egyes becslések szerint az emberek 20–30%-a él át akut urtikária epizódot valamikor élete során. (3,4)
fájdalom, nehézlégzés, stridor, szorongás (pánik), mellkasi diszkomfort, szorítás, köhögés, hasmenés, belégzési nehézség, nyelési nehézség, szédülés, bőrviszketés, orrdugulás, hányás, hányinger, palpitáció, generalizált eritéma, elmosott beszéd, arcra lokalizált ödéma – a többnyire generalizált urtikák és az eszméletvesztésig fokozódó hipotónia mellett. Gyógyszerek, rovarméreg, latex, az élelmiszerek közül a mogyoró és egyéb olajos magvak állnak az élen a súlyos valódi allergiás tüneteket kiváltó anyagok listáján. A gyógyszerek közül leggyakrabban a penicillin és származékai, a cefalosporinok okoznak súlyosabb reakciót. Az akut urtikária nagyon gyakori, egyes becslések szerint az emberek 20–30%-a él át akut urtikária epizódot valamikor élete során. (3,4)
Ajánlott teendők az anafilaxia ellátása során: a diagnózis felállítása a kritériumok alapján, segítség kérése, a kiváltó ok megszüntetése, kardiopulmonális reszuszcitáció, ha kell, az ABCDE életfunkciók felmérése alapján (A: légutak, B: légzés, C: keringés, D: idegrendszer, E: levetkőztetés), légút biztosítása, megfigyelés, biztonságos testhelyzet biztosítása, a láb emelt helyzetben legyen. Gyógyszeres terápia: epinephrin (1:1000) 0,5 mg (0,5 ml), im. a comb középső harmadába, gyermekeknek 0,01 mg/ ttkg, max. 0,5 mg, véna biztosítása, oxigén adása (>10 l/perc), gyors iv. folyadékpótlás (20 ml/ttkg gyerekeknek, 500–1000 ml felnőtteknek). Epinephrint vénába (1:10 000) csak tapasztalt orvos adjon, 50–200 μg titrált vagy iv. infúzióban, a reakciónak megfelelően. Vazopresszorok, inotróp szerek rezisztencia és kardiális depresszió esetén adandók, glukagon pedig akkor, ha a beteg béta-blokkoló-kezelés alatt áll és a sokk refrakter. Másodvonalbeli terápia: szteroid, antihisztaminok (H1 receptorra hatók), bronchodilatátorok bronchospazmusban. Intenzív osztályos monitorozás 6–24 órán át, érthető instrukciók, epinephrin autoinjektor felírása, szteroidterápia. Allergológiai kivizsgálás. (5,6)
Anafilaxia lezajlása után mindig törekedni kell a kiváltó ok pontos azonosítására, hogy a beteget megfelelően óvni tudjuk az esetleges újabb súlyos események kialakulásától. A kivizsgáláshoz allergológushoz célszerű utalni a beteget. Rovarméreg-allergia esetén ajánlatos deszenzitizáló kezelést végezni az egyébként egészséges, 60 évesnél nem idősebb betegeknél, különösen akkor, ha fokozott expozíció veszélye áll fenn. Magyarországon több centrumban elérhető ez a kezelés felnőtt betegek számára.
Az urtikáriák típusai
Az urtikária gyakori betegség, akut formája különösen gyakori. Szerencsés esetben az akut urtikária gyorsan elmúlik, a betegek sokszor maguktól megfejtik a tünetek kiváltó okát. A nagyobb kihívás a betegeknek is, az orvosnak is a krónikus spontán urtikária és az indukálható urtikáriák kezelése. A krónikus – 6 hétnél tovább fennálló – urtikária hátterében már jóval kevésbé tudunk valódi allergiát azonosítani. A legújabb szakmai egyeztetésen alapuló nemzetközi ajánlás szerint a csalánbetegséget a következő csoportokra oszthatjuk: spontán urtikária, ami lehet akut és krónikus, illetve indukálható urtikáriák, utóbbiak a régebben fizikainak nevezett, tehát a bőrt érő külső hatások következtében kialakuló urtikáriák. Az indukálható urtikáriák csoportjába tartozik a szimptomatikus dermografizmus (urticaria factitia), a hideg-meleg urtikária, a nyomási, szoláris, vibrációs, kolinerg, kontakt- és az aquagén urtikária. (3,4)
Krónikus urtikáriában testszerte különböző méretű, szimmetrikusan elhelyezkedő csalánkiütések jelentkeznek, általában napi gyakorisággal, heteken át, a bőrtünetek mellett intermittálóan az arc, a nyelv, a torokképletek, ritkábban a genitáliák és a végtagok vizenyős duzzanata is kialakul. Krónikus urtikária esetén az anamnézisből többnyire nem határozható meg egyértelműen a kiváltó ok. A krónikus spontán urtikária hátterében állhat tünetet nem okozó infekció (góc), esetleg krónikusan alkalmazott gyógyszer. Krónikus spontán urtikáriában szükség lehet szövettani vizsgálatra (normál és direkt immunfluoreszcens vizsgálat) is, elsősorban urtikáriával összefüggő vaszkulitisz kizárására.
A krónikus urtikária speciális alcsoportját képezik az autoimmun urtikáriák. Autoimmun urtikária hátterében a masztociták autoantitestek indukálta aktivációját feltételezzük. Bebizonyosodott, hogy vannak olyan krónikus spontán urtikária betegségben szenvedő betegek, akiknek a szérumában a nagy affinitású IgE-receptorokkal szemben (FcεRI), illetve magával az IgE-molekulával szemben kialakult autoantitestek találhatók. A napi klinikai gyakorlatban az autoimmun urtikária diagnosztikájában a saját savó próbát alkalmazzuk. (7) Autoimmun urtikária fennállását valószínűsíti, ha 0,1 ml autológ szérum intrakután beadása helyén csalán alakul ki (1. ábra). Szegedi és mtsai a CD63-expresszió áramlásos citometriás meghatározásával autoimmun urtikáriás betegek szérumával inkubált atópiás betegekből származó leukocitákat vizsgáltak, és megállapították, hogy ez a módszer alkalmas a szérum autoaktivációs kapacitásának meghatározására. (8) Autoimmun urtikária gyakran társul autoimmun pajzsmirigybetegséggel: feltételezik, hogy IgE típusú antitireoidea antitestek állhatnak a jelenség hátterében. (9)
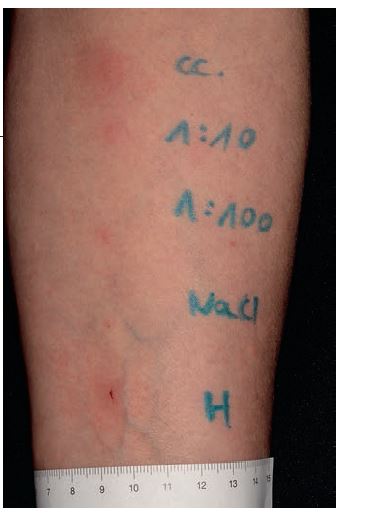
1. ábra. Autológ szérum próba pozitív reakciója a beteg karján. Az irodalomban a tömény szérummal (cc. jelzéssel látható az ábrán) végzett vizsgálat az általánosan elfogadott, a hígítást nem tartják szükségesnek
A krónikus spontán urtikária kivizsgálásában rutinszerűen ajánlott laboratóriumi vizsgálat a teljes vérkép, a vörösvérsejt-süllyedés és a C-reaktív protein meghatározása. (3,4) Ha van gyanús gyógyszer, azt le kell váltani. Célszerű legalább 3 hétig pszeudoallergiás diétára fogni a betegeket, ami elsősorban az adalékanyagoktól mentes ételek fogyasztását jelenti, valamint az olyan ételek tilalmát, amelyek ismert módon hisztamint tartalmazhatnak vagy hisztaminfelszabadulást okoznak. Célszerű kizárni a pajzsmirigy betegségeit és a krónikus infekciókat, felderíteni az esetleges valódi allergiákat, utóbbiak között elsősorban gyógyszerek, kevésbé ételek jönnek szóba. A pollenallergia csak ételekkel való keresztreakciók esetében lehet mérvadó. Fokozott dermografizmus gyakran észlelhető krónikus spontán urtikáriás betegeken. Ha anamnesztikus adat van arra, hogy a betegnél más indukálható urtikária is előfordul, akkor azt tesztelni kell. Különböző környezeti hatásokra lokalizáltan vagy testszerte szimmetrikusan alakulnak ki a bőrön csalángöbcsék indukálható urtikáriákban. Angioödéma, anafilaxiás sokk hideg- és kifáradásos urtikária speciális eseteiben ritkán, de előfordul. Az indukálható urtikáriák csalángöbcséi jellegzetesen rövid ideig (1-2 óra) állnak fenn, és jellegzetesen az adott fizikai ingerre alakulnak ki.
Az urticaria factitia (dermográfiás urtikária) a bőrfelszínt érő karcolást, tangenciális erőhatást követően a behatás helyén percek alatt kialakuló csalángöbcse. Urticaria factitia gyakran társul krónikus spontán urtikáriához, stresszhatáshoz is kapcsolható, urticaria pigmentosa és szisztémás masztocitózis kísérője is lehet. Hideg-meleg urtikária esetén a csalán kialakulását hideghatás idézi elő hidegurtikáriában, meleghatás lokális melegurtikáriában. Az egész testfelszínt érintő hirtelen hideghatás következtében anafilaxia is kialakulhat. A hatást kiváltó hőmérséklet küszöbértéke egyénileg igen változó, a klinikai gyakorlatban jégkockával, illetve kémcsőbe öntött meleg vízzel (37 fok feletti, 40–50 fokos) az alkar területét tesztelhetjük. Speciális eszközzel lehetőség van a hideg és a meleg küszöbértékének pontos meghatározására is, 5–20 perces expozíció után a hideg-meleg teszt területén urtika alakul ki. Hidegurtikária esetén krioglobulinémia, hidegagglutinin-betegség, kriofibrinogenémia, paroxizmális hideg-hemoglobinúria, familiáris hidegurtikária fennállását ki kell zárni.
Fokozott izzadás, meleg, fizikai megterhelés, stressz hatására generalizált, apró elemű csalánkiütés alakul ki kolinerg urtikáriában. A fizikai megterhelésre kialakuló reakciók speciális esete a testedzés indukálta anafilaxia, melyben bizonyos ételek, gyógyszerek fogyasztását követően (2–4 órán belül) fokozott testmozgás generalizált csalánkiütést és súlyos anafilaxiát vált ki. Valódi IgE mediálta ételallergia gyakran kimutatható ezeknél a betegeknél, amely azonban csak a fizikai megterhelésre provokál tüneteket. A bőrfelszínt érő tartósabb, vertikális nyomás következtében alakul ki a nyomási urtikária, általában a fizikai behatás után 4–6 órával, ritkábban pár percen, egy órán belül. Ezeknek a betegeknek a bőrén karcolást követően nem azonnali, hanem késleltetett dermografizmust, fakticia típusú csalángöbcse megjelenését is lehet látni. A beteg bőrére helyezett 0,2–1,5 kg/cm2 súly 10–20 perc nyomás után masszív urtikáriát kelt. A differenciáldiagnózis szempontjából legfontosabb a herediter angioneurotikus ödéma (HANO) kizárása, ugyanis HANO esetén a bőrt vagy egyéb szerveket érő fizikai behatás kifejezett ödémát okozhat. Különböző spektrumú UV fénnyel, leggyakrabban UV-A-val indukálni tudjuk a szoláris urtikária tüneteit, melyben jellemzően a fénynek kitett területeken alakul ki a csalán. Fontos az eritropoetikus protoporfíria (EPP) kizárása, mert a porfirin-anyagcseréhez kapcsolódó EPP-ben a csalánkiütésre némileg emlékeztető viszkető eritéma kialakulása UV fény hatására jellegzetes tünete a fényérzékenységnek. A fény indukálta urtikária diagnózisának felállításában a fényteszt segít. Nagyon ritka esetben a víz, annak minőségétől és hőmérsékletétől függetlenül, a bőrfelszínnel érintkezve csalán kialakulását okozhatja. (10)
Urtikária, angioödéma, ritkán súlyosabb, anafilaxiás reakcióra emlékeztető, anafilaktoid reakciónak nevezett tünetcsoport alakulhat ki nem valódi allergiás reakció alapján. Ilyen esetekben a tüneteket kiváltó anyagok előzetes szenzitizálás nélkül, antigén-antitest reakció nélkül provokálják a tüneteket, különböző mechanizmusokkal aktiválva az allergiás reakció effektor sejtjeit, a masztocitákat, bazofil sejteket. A pszeudoallergiás reakció akut urtikária esetén a valószínű, ritkán fordul elő, hogy krónikus urtikáriát okoz, akkor is inkább intermittáló jellegűt. Pszeudoallergiás reakciót okozó anyagok: ételfestékek (azo festékek, pl. tartrazin, „sunset yellow”, ezek gyógyszeradalékként is előfordulnak), tartósítószerek (Na-benzoát, benzoesav, szalicilát), ízjavítók (monoszódium-glutamát, az általa indukált akut urtikária/angioödéma az ún. kínaiétterem-szindróma), NSAID-ok, ACE-gátlók, opiátok, kontrasztanyagok, citokinek (IL-1, IL-3, IL-5, hisztamin releasing faktor), anafilatoxinok (C3a, C5a), PAF, LTB4, hisztaminliberátor peptidek (a méh- és darázsméreg tartalmaz ilyeneket), plazmapótszerek. Bizonyos ételek magas hisztamintartalma is okozhat urtikáriát, ilyenek pl. a vörösbor, pezsgő, tonhal, szardínia, ementáli és camembert sajt. Más élelmiszerek nem IgE mediálta reakcióval direkt hisztaminfelszabadulást indukálhatnak (paradicsom, földieper, málna).
Az urtikária kezelése
Az urtikáriabetegség kezelésében elsőrendű a kiváltó ok/okok megszüntetése, kezelése, amennyiben ilyet sikerült felderíteni. Egyébként első vonalban nem szedáló antihisztamint adunk a betegeknek szokványos dózisban. Ha ez a tüneteken nem javít, 2 hét után a második lépésben az antihisztamin dózisát lehet megemelni, az ajánlott dózis négyszerese is alkalmazható. A legújabb, nemzetközi konszenzuson alapuló ajánlásban harmadik vonalban omalizumab vagy cyclosporin vagy montelukast adása szerepel. Szisztémás szteroid kezelést csak kivételes esetekben, rövid időre (1-2 hét) ajánlanak.
Az omalizumab (anti-IgE) a krónikus spontán urtikária kezelésében viszonylag új terápiának számít, de az utóbbi években számos klinikai vizsgálat történt, melyek eredményeképpen mára már bebizonyosodott, hogy a betegek havi 300 mg dózisú omalizumab mellett gyorsan tünetmentessé válnak, sokszor napok alatt, és a kezelés biztonságos. Egyelőre még kérdéses, hogy mennyi ideig folytatott kezelés vezet tartós eredményhez. (11) Az omalizumab humanizált monoklonális antitest, amely az IgE-molekulához specifikusan kötődik. Az anti-IgE hatóanyagot az Egyesült Államokban 2003-ban, Európában 2005-ben törzskönyvezték, súlyos allergiás asztma kezelésére. Magyarországon hasonló indikációban 2007 óta alkalmazzák. Az omalizumab a keringésben levő szabad IgE-molekulákhoz kötődik a molekula sejtfelszíni IgE-receptor-kötőhelyén. A krónikus urtikáriában kifejtett jó hatását asztma miatt kezelt, krónikus urtikáriában is szenvedő betegeken figyelték meg. Ezután számos klinikai vizsgálat történt, amelyek bizonyították a szer hatásos voltát. (12)
A krónikus spontán urtikária gyakran évekig tartó betegség, aktív korban lévő embereket érint, és bár átmeneti állapotnak tekinthető, amíg tart, addig súlyosan rontja az életminőséget. A krónikus spontán urtikárás betegek életminőség-romlása összevethető a pszoriázisos és a súlyos atópiás dermatitiszes betegekével, sőt bizonyos tekintetben, pl. a mindennapi tevékenységek tekintetében a krónikus urtikáriás betegek életminősége rosszabb. (13) Egy vizsgálat szerint a krónikus spontán urtikáriában szenvedő betegek a bypass műtétre váró súlyos koszorúérbetegekéhez hasonló életminőség-romlást szenvednek el. (14) Az omalizumab sikere nagy előrelépés a korábbi kezelésekre refrakter krónikus spontán urtikáriás betegek kezelésében. (15)
Levelezési cím: This e-mail address is being protected from spambots. You need JavaScript enabled to view it.
Irodalom:
1. Palm NW, Rosenstein RK, Medzhitov R. Allergic host defences. Nature 2012;484:465–472
2. Erdei A, Sármay G, Prechl J. Immunológia. Medicina, Bp., 2012
3. Zuberbier T, Aberer W, Asero R, et al. The EAACI/GA2LEN/EDF/WAO Guideline for the definition, classification, diagnosis, and management of urticaria: the 2013 revision and update. Allergy 2014;69:868–887
4. Nemzetközi irányelvek az urticaria meghatározása, klasszifikációja, diagnosztikája és kezelése területén. Bőrgyógyászati és Venerológiai Szemle 2014;90:különlenyomat
5. 2012 Update: World Allergy Organization Guidelines for the assessment and management of anaphylaxis. Current Opinion in Allergy & Clinical Immunology 2012;12:389–399
6. De Bisschop M-B, Bellou A. A címet kérnénk szépen! Curr Opin Critical Care 2012;18:308–317
7. Hide M, Francis DM, Grattan CEH, et al. Autoantibodies against the high affinity IgE receptor as a cause of histamin release in chronic urticaria. N Engl J Med 1993;328:1599–1604
8. Gyimesi E, Sipka S, Dankó K, Kiss E, Hídvégi B, Gál M, Hunyadi J, Irinyi B, Szegedi A. Basophil CD63 expression assay on highly sensitized atopic donor leucocytes – a useful method in chronic autoimmune urticaria. Br J Dermatol 2004;151:388–396
9. Irinyi B. Autoimmun urticaria. Immunológiai Szemle 2014;4(1-2):52–57
10. Czirják L, szerk. Klinikai Immunológia. Medicina, Bp., 2006
11. Metz M, Ohanyan T, Church MK, Maurer M. Omalizumab is an effective and rapidly acting therapy in difficult-to-treat chronic urticaria: a retrospective clinical analysis. J Dermatol Sci 2014;73:57–62
12. Szegedi A. Újdonságok a krónikus urticaria területén. Bőrgyógyászati és Venerológiai Szemle 2014;90:293–297
13. Grob J, Revuz J, Ortonne J, et al. Comparative study of the impact of chronic urticaria, psoriasis and atopic dermatitis on the quality of life. Br J Dermatol 2005;152:289–295
14. O’Donnell BF, Lawlor F, Simpson J, et al. The impact of chronic urticaria on the quality of life. Br J Dermatol 1997;136:197–201
15. Bata-Csörgő Zs. Életminőség krónikus urticariában. Bőrgyógyászati és Venerológiai Szemle 2014;90:290–292





