Major depresszió gyógyszeres kezelése: a terápiaváltás finanszírozási vonzatai
Újonnan diagnosztizált major depresszióban (major depressive disorder, MDD) rendszerint szelektív szerotoninvisszavétel-gátló (SSRI) vagy szerotonin-és noradrenalin-visszavétel-gátló (SNRI) antidepresszívumot kap a beteg elsőként. Az első kezelés azonban az esetek 30–50%-ában sikertelen, ezért másik gyógyszerre kell váltani. A Sequenced Treatment Alternatives to Relieve Depression (STAR*D) vizsgálatban az MDD megfelelően adagolt generikus SSRI-vel végzett kezdeti kezelése nyomán csak a betegek 37%-a került remisszióba, és csak mintegy 50%-uk reagált a kezelésre.
Nem ismerünk olyan bizonyítékokon alapuló stratégiát, amely terápiarezisztens MDD esetén más kezeléseknél egyértelműen jobb klinikai kimenetelt ígérne és az erőforrások jobb hasznosítását tenné lehetővé, jóllehet az újabb vizsgálatok eredményei azt mutatják, hogy jelentős eltérés van a különféle SSRI-k, illetve az SSRI és SNRI készítmények biztonságossága, hatásossága és költséghatékonysági profilja között. Az escitalopram a jelek szerint hatásosabb, jobban tolerálható és költséghatékonyabb gyógyszere az MDD-nek, mint a legtöbb egyéb antidepresszívum.
Sokan megkérdőjelezik, hogy a kezelés megkezdésekor, illetve gyógyszerváltáskor a generikus antidepresszívumokat előnyben részesítő lépcsőzetes gyógyszeres terápia feltétlenül költséghatékonyabb lenne az egyéb stratégiáknál. Az optimális gyógyszerváltás alapelveinek körvonalazásához a második vonalbeli MDD-terápiák költségeinek alaposabb értékelésére van szükség. A jelen vizsgálatban a szerzők három, az MDD kezelésében elterjedt gyógyszerváltási stratégiát elemeztek a költségviselő (egészségbiztosító) számára különösen fontos tényezők – az orvosi ellátás iránti igény és a költségek – szempontjából: a generikus SSRI-ről originális escitalopramra, SNRI típusú gyógyszerre, illetve egy másik generikus SSRI-re való váltást.
A vizsgálatban feldolgozott adatok az egyesült államokbeli Ingenix Impact anonim egészségügyi adatbázisból, a 2003 januárja és 2007 decembere közötti időszakból származnak. A gyógyszerváltás előtt antipszichotikumot is szedő vagy egyszerre többféle generikus SSRI-vel kezelt betegeket kizárták a vizsgálatból. Mindegyik kezelési csoportban a gyógyszerváltást megelőző és az azt követő 3 hónapban felmerült sürgősségi ellátási igényt és egészségügyi költségeket hasonlították össze, a költségeken belül külön vizsgálták a vényre felírt gyógyszerek és az orvosi ellátás (pl. hospitalizáció) költségét. A vizsgálatba bevont 25 002 beteg (kb. háromnegyed részben nőbeteg) közül 7774 főt escitalopramra, 10 505 főt venlafaxinra vagy duloxetinre, 6723 főt másfajta generikus SSRI-re állítottak át.
A kezelési csoportok kiindulási jellemzőinek korrigálását követően az SNRI-re átállított csoportban az escitaloprammal kezelt csoporttal összehasonlítva a gyógyszerváltást követő 3 hónapban szignifikánsan nagyobbnak adódott a bármely okból (p=0,023), pszichiátriai okból (p < 0,001), illetve MDD-vel összefüggő okból (p < 0,001) felmerülő sürgős egészségügyi ellátás iránti igény. Az SNRI-re átállított betegek a gyógyszerváltást követően bármely okból (p = 0,017), pszichiátriai okból (p < 0,0001), illetve MDD-vel összefüggő okból (p < 0,0001) is szignifikánsan nagyobb valószínűséggel kerültek kórházba. Azok a betegek, akiket másfajta generikus SSRI-re állítottak át, nagyobb valószínűséggel vettek igénybe pszichiátriai okból sürgőségi ellátást (p = 0,032) és nagyobb valószínűséggel kerestek fel pszichiátriai okból sürgősségi osztályt (p = 0,047), mint az escitalopramra átállított betegtársaik.
A kiindulási jellemzőkkel korrigált egészségügyi költségek, ezen belül a gyógyszerköltségek és az orvosi ellátási költségek alakulását az 1. ábra mutatja be. Az escitalopramra átállított betegek gyógyszerköltségének növekedése a gyógyszerváltást követő 3 hónapban szignifikánsan kisebb volt, mint az SNRI-re átállítottaké (p < 0,0001), és szignifikánsan nagyobb, mint a másik generikus SSRI-re átállítottaké (p < 0,0001). Az összes egészségügyi költség viszont kizárólag csak az escitalopramra átállított csoportban csökkent (145 USA-dollárral), a másik két kezelési csoportban nőtt. Az összes egészségügyi költség változásában szignifikáns különbség mutatkozott az escitalopramot és az SNRI-t szedő betegek között. Az összesített orvosi ellátási költség mindhárom csoportban csökkent, legnagyobb mértékben escitalopramra való átállítás után, de a különbség nem volt szignifikáns.
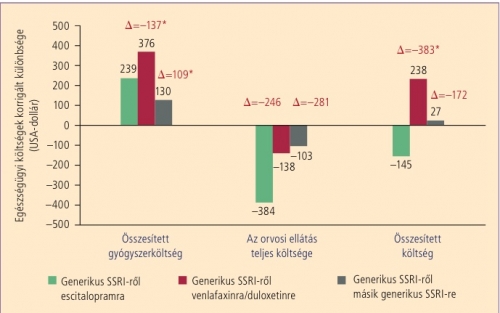
1. ábra. A gyógyszerváltást követő és az azt megelőző 3 hónapban fölmerült egészségügyi költségek korrigált különbsége USA-dollárban, 2007-es árfolyamon
SSRI: szelektív szerotoninvisszavétel-gátló
A D értékek azt fejezik ki, hogy a gyógyszerváltással járó költségváltozás mennyivel volt kisebb vagy nagyobb escitalopram szedése mellett, mint a másik két kezelési csoportban
*p < 0,05
A kiindulási paraméterekkel nem korrigált összehasonlításokból kitűnt, hogy bár a generikus SSRI-re átállított betegek a gyógyszerváltás előtt kevesebb egészségügyi erőforrást vettek igénybe és költségkímélőbb ellátást kaptak, mint az escitalopramra átállított betegek, a gyógyszerváltást követő 3 hónapban az ellátási és költségigényük nagyobb volt, mint az escitalopram-csoport betegeié. A venlafaxinra/duloxetinre átállított betegek már az átállítás előtt is több egészségügyi erőforrást vettek igénybe és költségesebb ellátásban részesültek, mint az escitalopramra átállítottak, és ez a különbség a két csoport között a gyógyszerváltás után is megmaradt. Az összesített egészségügyi költség elemzése következetesen az escitalopramra való váltás előnyét jelezte. Az összesített egészségügyi költség csak escitalopramra való váltás után csökkent a kiindulási helyzethez képest.
Ezek az egészség-gazdaságtani eredmények kiegészítik azokat a klinikai tapasztalatokat, amelyek szerint az escitalopram legalább ugyanolyan hatásos, mint a venlafaxin, de jobban tolerálható, és alkalmazása kevesebb egészségügyi költséggel járhat. Egy klinikai vizsgálat azt mutatta, hogy az escitalopram jobban tolerálható és hatásosabb a depresszió tüneteinek enyhítésében, mint a duloxetin. Mindez együtt amellett szól, hogy az elsőként alkalmazott generikus SSRI kezelés kudarca esetén az escitalopramra való váltás jobb eredménnyel kecsegtet a venlafaxinra vagy duloxetinre való váltásnál, és legalább olyan költséghatékony, mint a másik generikus SSRI-re való áttérés. Indokolt lenne tehát, hogy az MDD második vonalbeli kezelésére vonatkozó terápiás ajánlások az escitalopramot előnyben részesítsék a venlafaxinnal és duloxetinnel szemben, és a kezelések értékére alapozott egészségbiztosítási modellekben (value-based insurance designs) az escitalopram a generikus SSRI-k költséghatékony alternatívájának bizonyulhat.
A 6 hónapos retrospektív vizsgálat fő tanulságaként megállapítható, hogy azok a betegek, akiket generikus SSRI-ről escitalopramra állítottak át, 3 hónap alatt kisebb mértékben vették igénybe a sürgősségi ellátást, mint azok, akik venlafaxint vagy duloxetint, illetve másik generikus SSRI-t kezdtek szedni. Az összesített egészségügyi költség is kedvezőbben alakult escitalopramra való áttérés után, mint az SNRI-re átállított betegek körében. A major depressziós betegek második vonalbeli kezelésében az escitalopram költségkímélő megoldást kínál az irányított betegellátás (managed care) költségviselői számára a venlafaxinnal vagy duloxetinnel, illetve a második generikus SSRI gyógyszerekkel összehasonlítva.
Az ismertetés a következő közlemény alapján készült:
• Marynchenko M, Yu AP, Lauzon V, Ramakrishnan K, et al. Economic Outcomes of Switching Treatment in Major Depressive Disorder Patients. The American







