Korszerű szemlélet és kezelési lehetőségek a krónikus rhinosinusitis orrpolipózissal járó formájában
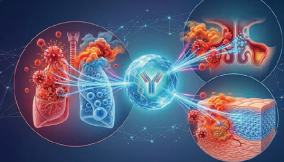
A krónikus rhinosinusitis (CRS) a felső légutak gyakori, heterogén gyulladásos betegsége, amely az orr és az orrmelléküregek nyálkahártyájának legalább 12 héten át fennálló gyulladásával jellemezhető. A korábbi, fenotípusalapú megközelítést egyre inkább az endotípusalapú szemlélet váltotta fel, amely a háttérben zajló immunológiai mechanizmusokat hangsúlyozza. A CRS patomechanizmusának mélyebb megismerése lehetővé tette a célzott biológiai terápiák kifejlesztését. Ezek alkalmazásának feltételeit nemzetközi és hazai irányelvek határozzák meg.
Asthma bronchiale 2-es típusú légúti gyulladással
Az asztma az egyik leggyakoribb krónikus betegség, melynek számos alcsoportja van. A háttérfolyamatok szempontjából a 2-es típusú gyulladás (T2) előfordulása a leggyakoribb, amely jellemző fenotípusokban jelenik meg. A háttérfolyamatok jobb megismerése lehetővé tette a célzott kezelési lehetőségek előretörését, megváltoztatva az asztma kezelésével kapcsolatos célkitűzéseinket.
Atópiás dermatitisz
Az atópiás dermatitisz az egyik leggyakoribb bőrbetegség. Tévesen összekötik a kórképet különböző allergiákkal, különösen gyakori az ételallergia feltételezése a betegség hátterében. Ez téves megközelítése az atópiás dermatitisznek, amely alapvetően a bőr szerkezeti eltérésének és az immunrendszer bőrhöz köthető túlműködésének a zavara. A betegség hátterében meghúzódó folyamatok jobb megismerése az utóbbi évek, évtizedek során új, hatékonyabb terápiák bevezetését eredményezte, amelyekkel ezt az életminőséget erősen befolyásoló betegséget kezelni lehet.
Szubklinikus hipertireózis kezelése és pitvarfibrilláció
A manifeszt hipertireózis fokozza a pitvarremegés előfordulásának kockázatát. Új keletű pitvarfibrilláció felismerésekor a pajzsmirigyfunkció ellenőrizendő. Jelen közlemény célja röviden összefoglalni a szubklinikai pajzsmirigy-túlműködés és a pitvarremegés kapcsolatát. A szubklinikai hipertireózis is fokozza a pitvarfibrilláció kockázatát, a túlműködés megszüntetése csökkenti a kockázatot, és az esetek nagy részében a már meglévő pitvarremegés spontán megszűnéséhez vezet. Az aritmiára nézve magas kockázatú pácienseknél javasolt a szubklinikai hipertireózis kezelése.