Gyógyszerelési hiba
A cross over angol kifejezés, szó szerinti fordítása: átkel, átmegy. A fikcióban, a történetek elmesélésében a crossover az ún. keresztezési pont, amikor a regények, filmek szereplői kölcsönhatásba kerülnek egymással. A zenében pedig a többféle stílust, műfajt ötvöző muzsikát illetik ezzel a névvel. Számomra a gyógyszerelési hiba is keresztezési pont: a betegbiztonság és a gyógyszerbiztonság, azaz a farmakovigilancia találkozása.
 Gyógyszerelési hibának nevezzük a gyógyszeres kezelés folyamatában bekövetkezett nem szándékos hibát, ami a betegnek károsodást okozott vagy okozhatott volna. A mellékhatás fogalma 2012-ben kibővült, ugyanis az új szabályozás szerint mellékhatásnak minősülnek a gyógyszerek szokásos adagolása során a forgalomba hozatali engedély szerinti alkalmazásból eredő káros és nem kívánt hatásokon kívül a gyógyszerelési hibából, valamint a forgalomba hozatali engedélyben nem szereplő felhasználásból eredő káros, nem kívánt hatások is, beleértve a gyógyszer helytelen használatát és az azzal való visszaélést is.
Gyógyszerelési hibának nevezzük a gyógyszeres kezelés folyamatában bekövetkezett nem szándékos hibát, ami a betegnek károsodást okozott vagy okozhatott volna. A mellékhatás fogalma 2012-ben kibővült, ugyanis az új szabályozás szerint mellékhatásnak minősülnek a gyógyszerek szokásos adagolása során a forgalomba hozatali engedély szerinti alkalmazásból eredő káros és nem kívánt hatásokon kívül a gyógyszerelési hibából, valamint a forgalomba hozatali engedélyben nem szereplő felhasználásból eredő káros, nem kívánt hatások is, beleértve a gyógyszer helytelen használatát és az azzal való visszaélést is.
Gyógyszerelési hibák a klinikai gyakorlatban
Ezekből a jelentésekből derült fény többek között arra, hogy a paracetamol parenterális adagolásakor, amit főleg kora- és újszülöttek, csecsemők esetében alkalmaznak, többször összekeverték az adag kiszámolását, mivel hol milligrammban, hol milliliterben történt a dózis meghatározása, ami túladagoláshoz vezetett, egyes esetekben fatális kimenetellel. Egy onkológiai szerrel kapcsolatban többször jelentettek hatástalanságot. Az esetek áttekintésekor kiderült, hogy azért nem érték el a kívánt terápiás hatást, mert a parenterális készítmény beadásra kész előállítása nem az előírt módon történt. Amit sajnos előre lehetett látni, ugyanis az előkészítés 14 lépésből áll, ezeket könnyű összekeverni, egyes lépéseket kihagyni. A cég ígéretet tett, hogy a jövőben egyszerűsíteni fogja a beadásra kész gyógyszer előállításának módját. Végül egy utolsó példa: egy adott onkológiai készítmény alkalmazása után több halálesetet jelentettek. A jelentésekből meg lehetett állapítani, hogy a betegek intratekálisan kapták a szert, holott az alkalmazási előírás csak az intramuszkuláris és intravénás beadást engedélyezte. Tehát gyógyszerelési hiba okozott halálos kimenetelű mellékhatást, ami az előírt adagolás betartása esetén nem következett volna be.
A gyógyszerelési hibák 70%-ában mellékhatás is fellép.1
Számos európai uniós tagállamban és nem EU-tag országban végzett széles körű felmérés azt mutatta, hogy a kórházi felvételek 3,7%-a (1,5–15,4%-a) valamilyen módon a gyógyszereléssel függött össze (mellékhatások, alul- vagy túladagolás, az előírások be nem tartása), ami megelőzhető lett volna.2 Egy brit felmérés szerint a háziorvosi gyakorlatban a receptfelírások 7,5%-a nem felelt meg a kísérőiratban foglaltaknak.3
A gyógyszerelési hibák csökkentése az egészségügy szereplőinek közös felelőssége, ami megoszlik a betegek, az orvosok és a gyógyszerészek, a gyógyszer-engedélyező hatóságok és a gyógyszeripar között. Az egészségügyi szakembereknek az előírásoknak megfelelően kell felírniuk és alkalmazniuk a gyógyszert, a betegek terápiahűsége alapvető feltétel, a hatóságoknak nemcsak engedélyezniük, hanem felügyelniük is kell a gyógyszerek használatát, a gyógyszeriparnak pedig folyamatosan információt kell gyűjtenie a klinikai alkalmazásról, beleértve a gyógyszerelési hibák minden típusát. És végül a kommunikáció, az információ eljuttatása az érintettekhez minden résztvevő kiemelkedő feladata és a kockázatcsökkentés elkerülhetetlen eleme.
A gyógyszerelési hibák osztályozása
A gyógyszerelési hibák kategorizálása nem egységes, számtalan tipizálás ismeretes. Aronson1 a hibákat két nagy csoportra osztja aszerint, hogy a gyógyszeres kezelést eleve rosszul tervezték-e, vagy a megfelelő terv végrehajtása volt helytelen. A rossz cselekvési terv a hiányos ismeretek vagy a rossz szabályok következménye lehet. A helytelen végrehajtás esetében is megkülönbözteti a kihagyó emlékezetre visszavezethető típusokat a cselekvésre, tévesztésre, technikai okokra visszavezethető gyógyszerelési hibáktól. A felosztás előnye, hogy nagyon részletes osztályozást jelent, és lefedi az összes típust. Az okok részletes és alapos feltérképezése pedig fontos lépés a veszély csökkentése felé. Pl. a hiányos ismereteket képzéssel, oktatóanyagokkal lehet pótolni, a veszélyes klinikai gyakorlat (pl. injekció beadása anélkül, hogy látná az alkalmazó, mi is került a fecskendőbe) a szabály felülírásával javítható.
Az európai gyógyszerhatóságok hálózata 2015-ben kétrészes iránymutatót adott ki a gyógyszerelési hibákról azzal a céllal, hogy az egységes megközelítéssel (pl. definíciók, kódolás, a mellékhatással járó és mellékhatás nélküli esetek gyűjtése és jelentése, a hibák értékelése) elősegítse a hatékony kockázatcsökkentő intézkedések meghozatalát, beleértve a leghatékonyabbat is, a prevenciót.5 A jó gyakorlati útmutató5 szerinti gyógyszerelési hiba osztályozást az 1. ábra mutatja be.
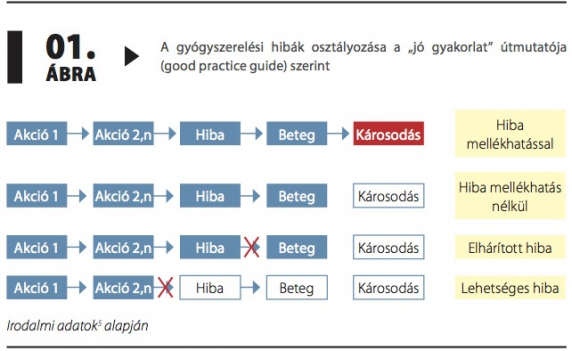
Ez a beosztás egyszerűbb, de világosan mutatja, hogy vannak mellékhatással járó és mellékhatás nélküli hibák, továbbá olyan esetek, amikor a hibát időben észlelték és elhárították. Végezetül látszik, hogy a klinikai gyakorlat monitorozása a gyógyszerelési hibák szempontjából lehetővé teszi azoknak a helyzeteknek és körülményeknek a feltárását, amelyek hozzájárulnak a gyógyszerelési hibák előfordulásához.
Gyógyszerelési hibák és betegbiztonság
A farmakovigilancia jelenleg hatályos jogi szabályozásának megjelenése óta már eltelt 4 év, tehát vizsgálható, hogy a foganatosított új előírások elérték-e a céljukat, és ha igen, mennyiben javították a gyógyszerbiztonságot. A betegnek káros reakciót okozó gyógyszerelési hibákat 2012 óta az európai mellékhatás adatbázisba, az EudraVigilance rendszerbe kell jelenteni. Az adatbázisba 2015 novemberéig több mint 28 ezer gyógyszerelési hibából adódó mellékhatás esetet jelentettek az Európai Gazdasági Térségből és közel 90 ezret a világ többi részéről. Ez az összes bejelentett súlyos és nem súlyos eset 1,74%-a.
A mellékhatásokat azonban nemcsak le kell írni, hanem megfelelően kódolni is kell. (Ez az összes bejelentett reakcióra vonatkozik, de a jelen ismertetés a gyógyszerelési hibák szemszögéből írja le a követelményeket.) A kódolásnak egységes rendszerben kell történnie, különben nem lenne lehetséges a mellékhatások statisztikai módszerekkel történő feldolgozása, és ami még fontosabb, új mellékhatások felfedezése. A jó kódolás egyúttal az okok feltárását is elősegíti.
A gyógyszerelési hibát többféle fogalommal lehet leírni, többek között a következő entitások fedhetik le: véletlen túladagolás, helytelen dózis alkalmazása, adag kihagyása, rossz beteg kapta a gyógyszert, rossz minőségű gyógyszer alkalmazása, gyógyszercsere stb. Célszerű, ha a bejelentő minden részletre kiterjedően ad információt. Ellenkező esetben a hatóság visszakérdez a következő adatokra:
• Milyen körülmények között fordult elő a gyógyszerelési hiba (intézményben vagy járóbeteg-ellátásban)?
• A gyógyszeralkalmazás melyik fázisában (felírás, tárolás, kiadás, előkészítés, beadás) történt a hiba?
• Milyen körülmények járultak hozzá a hibához (kommunikációs hiba, szervezési hiba vagy külső körülmények, pl. számítógépes hiba)?
• Lehet-e kockázati tényezőt azonosítani a betegnél (kísérő betegség, életkor, speciális populáció)?
A gyógyszerelési hibák is különösen két betegcsoportot veszélyeztetnek. A gyermekeknél mind a túladagolás, mind az aluldozírozás gyakoribb, mivel életkor, testfelszín, testtömeg, érettség szempontjából lényeges különbségek vannak közöttük. Gyakran a gyógyszerforma sem megfelelő a kisgyermek számára, hiszen pl. egy 500 mg-os tablettából 375 mg-ot beadni lehetetlen vállalkozás. Időskorban leggyakrabban a polipragmázia, illetve a gyógyszercsere áll a gyógyszerelési hibák hátterében. A hatósági figyelemnek ezért arra is ki kell terjednie, mennyire összecserélhető két gyógyszernév, mennyire hasonló két gyógyszerdoboz stb.
A gyógyszerelési hibák jelentésére is érvényes a mellékhatásriportokkal kapcsolatban minden fórumon hangsúlyozott princípium: a jelentések anonim módon kerülnek a rendszerbe, a bejelentőt a későbbiekben már nem lehet azonosítani. Sohasem az egyes esetek kivizsgálása, egy adott személy megbüntetése a cél. Az anonimizált jelentések halmazából statisztikai módszerekkel kiszűrt eseteket értékelve lehet azután levonni a következtetést arra vonatkozóan, hogy az adott hiba előfordulását mi módon lehet a jövőben csökkenteni, lehetőség szerint teljes mértékben elkerülni.
A betegbiztonság, ezen belül a gyógyszerbiztonság növelése mindannyiunk közös célja, felelőssége és egyben feladata is. Ennek egyik alapvető eszköze a beteg egészségét károsító, a gyógyszerekkel összefüggő hatások észlelése és továbbítása a közösségi adatbázisba, hogy lehetővé váljon a kockázatok csökkentését szolgáló intézkedések meghozatala.
Összegzés
A cikk végén álljon a három legfontosabb üzenet:
• A gyógyszerelési hiba a leggyakoribb és ráadásul megelőzhető ok a mellékhatások kialakulásában, amely nagy terhet jelent az egyén és a közösség számára egyaránt.
• Az európai jogszabályok előírják a gyógyszerelési hibára visszavezethető mellékhatások jelentését és értékelését.
• A betegek, betegszervezetek bevonása a gyógyszerelési hibák csökkentése érdekében végzett tevékenységekbe igen fontos, hiszen hatékonyabbá tehetik a hibák megelőzését.
Levelezési cím: This e-mail address is being protected from spambots. You need JavaScript enabled to view it.
Irodalom:
1. Aronson JK. Medication errors: definitions and classification. Br J Clin Pharmacol 2009;67(6):599–604
2. Howard R, et al. Which drugs cause preventable admissioin to hospital? A systematic review. Br J Clin Pharmacol 2007;63(2):136–147
3. Shah S, et al. A survey of prescription errors in general practice. Pharm J 2001;267:860–862
4. Goedecke T, et al. New EU good practice guide on risk minimisation and error prevention. Drug Saf 2016;39(6): 491–500
5. EMA Pharmacovigilance Risk Assessment Committee. Good practice guide on recording, coding, reporting and assessment of medication errors. EMA/762563/2014






