Új szer major depresszióra
Az EMA CHMP pozitívan véleményezte a terápiarezisztens major depresszió kezelésére szolgáló Spravato (eszketamin) tartalmú porrspray-t.
- Új adatok az antidepresszánsok és a stroke összefüggéséről
- Szülés utáni depresszió elleni szer
- Mentális zavarok – bevezető
- Antidepresszívumok hatása a kognitív funkciókra: áttekintés és metaanalízis
- Új nazális készítmény terápiarezisztens depresszió kezelésére
- A depressziós férfiak és nők agyának különbségei
- Antidepresszívumok összehasonlító értékelése
- Funkciókárosodás major depressziós betegekben: a PERFORM vizsgálat
- A ketamin meghosszabbíthatja az antidepresszáns hatást
Az Európai Gyógyszerügynökség emberi felhasználásra szánt gyógyszerekkel foglalkozó bizottsága (CHMP) október 17-én pozitív véleményt fogalmazott meg a terápiarezisztens major depresszió kezelésére szolgáló Spravato (hatóanyag: eszketamin, gyógyszerforma: 28 mg-os oldatos orrspray) készítményre (kérelmező: Janssen-Cilag International N.V.) A szer hatóanyaga, az eszketamin (N01AX14) a partidrogként is használt (tiltott) ketamin származéka, általános érzéstelenítő. A Spravato legfőbb előnye, hogy közepesen súlyos vagy súlyos depressziós epizód alkalmával a tünetek széles spektrumának igen gyors enyhítésére alkalmas olyan betegek esetében, akik már legalább két különböző antidepresszánssal végzett kezelésre sem mutattak terápiás választ.
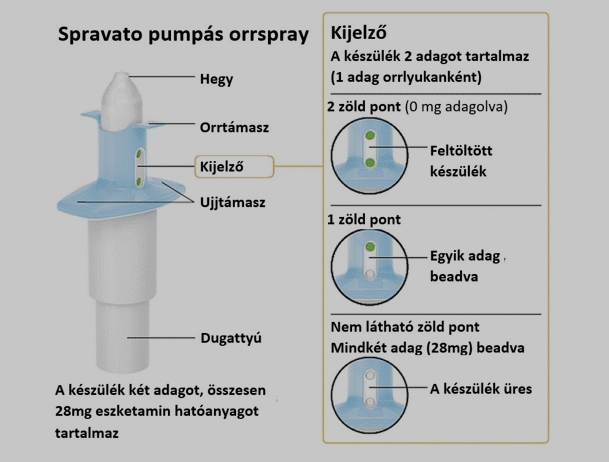
A Spravato beadásához használt pumpás orrspray
A készítménnyel történő kezelést pszichiáternek kell megkezdenie annak érdekében, hogy a terápiarezisztens major depressziós epizód diagnózisa helyes legyen. Az Egyesült Államokban az FDA a Spravato-t 2019 március 6-án engedélyezte, itt a kábítószerrel való visszaélés és kábítószer célú terjesztés kockázata miatt a készítményt a beteg kizárólag orvosi felügyelettel adhatja be magának, az alkalmazást követően pedig legalább 2 órás megfigyelésre van szükség, mivel egyes betegeknél a gyógyszer beadását követően hányingert, hányást tapasztaltak. Amerikában a beteg semmilyen körülmények között nem viheti haza a készítményt, bár a mellékelt pumpás orrspray segítségével önmagának adja be.
A hatóanyagról (eszketamin)
A Spravato hatóanyaga az eszketamin (ATC kód: N06AX27), mely az orr nyálkahártyáján felszívódva, majd a véráramba kerülve rövid időn belül az N-metil-D-aszparaginsav (NMDA) receptorra, az agyban található ionotróp glutamát receptorra fejti ki hatását. Az NMDA receptor a glutamát rendszerhez tartozó, négy tetramerből álló, a sejtfelszínen elhelyezkedő receptor, melyet az eszketamin a véráramba jutva képes a kortikális és szubkortikális területeken blokkolni. Ez blokkoló hatást fejt ki a GABAerg interneuronokra, mely által megszűnik a glutamát kibocsátás gátlása. A glutamát az idegrendszer excitátoros neurotranszmittere, mely főszerepet játszik a sejtek plaszticitásában, vagyis azok változóképességében, adaptálódás, alkalmazkodás, javult működés céljából, mely mechanizmus zavara vagy hiánya fellelhető a depressziós zavarokban. Az eszketamin hatására így nagy mennyiségű glutamát kerül az extracelluláris területekre a prefrontális kéregben. Az eszketamin szintén inhibitoros hatással van az agykéreg piramissejtjeiben található NMDA receptorokra. Az NMDA receptorok antagonistái növelik az extracelluláris prefrontális és mezolimbikus dopaminszintet, valamint a prefrontális szerotonin szintet patkányokon végzett kísérletekben.
A kezelés szempontjából kiemelkedően fontos az eszketamin hatására a mediális prefrontális kéregben megnövekedett glutamát koncentráció és a piramissejtek fokozott tüzelése. Előbbi hatás, vagyis az emelkedett glutamát szint hozható összefüggésbe a ketaminszármazékok pszichotróp hatásaival. Mind a klasszikus hallucinogének, mind a disszociatív anesztetikumok (mint amilyen például a ketamin) módosítják a glutamáterg neurotranszmissziót a prefrontális-limbikus körökben, mely utóbbi jelentős szerepet játszik a hangulatzavarok kialakulásában és fennmaradásában. A Spravato több évtized óta az első új hatásmechanizmusú szer a major depresszió elleni harcban, a legutóbbi nagy változást az Eli Lilly által 1972-ben felfedezett Prozac (fluoxetin, szelektív szerotoninvisszavétel-gátló, SSRI) engedélyezése hozta el a depresszióban szenvedő betegek számára, olyannyira, hogy 2016-ban már (23 millió felírt recepttel) a 29. leggyakrabban szedett gyógyszernek minősült.
Klinikai vizsgálatok
A CHMP a Spravato-val kapcsolatos pozitív véleményt egy robusztus, fázis III klinikai program eredményeire támaszkodva engedélyezte. Az öt fázis III vizsgálatba összesen több mint 1700 terápiarezisztens depresszióban szenvedő beteget vontak be. Mind a rövid, mind a hosszabb időtartamú vizsgálatok eredményei a készítmény klinikai előnyeit mutatták a placebo+orális antidepresszáns terápiával szemben.
Mellékhatások
A klinikai vizsgálatok során (orális antidepresszánssal együtt alkalmazva) a Spravato alkalmazása során leggyakrabban tapasztalt mellékhatások a következők voltak: tudathasadás, szédülés, hányinger, kábultság, tapintási és érzékelési zavarok, szorongás, fásultság, megemelkedett vérnyomás, hányás, részegségérzés.
A major depresszióról
A major depresszió az egyik leggyakoribb, ráadásul a legtöbb szenvedést és funkciókárosodást okozó mentális zavar. Becslések szerint a Földön 120 milliónál több jelenleg éppen depressziós ember él, és csak Európában évente 30 millióan (ez a 14 évesnél idősebb lakosság közel 7%-a) betegszenek meg új, vagy ismétlődő depressziós epizódban. Megbízható felmérések szerint a felnőtt lakosság közel 15%-a életében legalább egy súlyos (major) depresszión átesik, és minden adott évben a népesség 6-8%-a, illetve minden adott hónapban a népesség 2-4%-a szenved major depresszióban. A felmérések azt is kimutatták, hogy a depressziós betegek jelentős hányada nem fordul orvoshoz vagy pszichológushoz panaszaival, mivel a betegek és a hozzátartozók nem is gondolják, hogy gyógyítható állapotról (betegségről) van szó, és a panaszokat egyértelműen csak kifáradásnak, fásultságnak, az amúgy is gyakran jelenlévő külső, negatív életeseményeknek tulajdonítják. A depresszió bármely életkorban indulhat, de leggyakrabban fiatal felnőtt korban kezdődik, nőknél kétszer olyan gyakori – fokozott depressziókockázatot jelent a szülés utáni időszak és a változókor. A major depresszió az esetek kb. kétharmadában kezelés nélkül 4-8 hónapig is eltart, majd spontán megszűnik, de az esetek egyharmadában krónikus lefolyást mutat. Az ismétlődő depressziók sokszor szezonális jelleggel újulnak ki, ennek tipikus példája a téli depresszió. A csak depressziós időszakokkal jellemzett betegséget unipoláris major depressziónak hívjuk, az időszakosan felhangolt, nyugtalan, túlfűtött periódusokkal is járó depressziókat pedig bipoláris betegségnek („mániás depresszió”) – ez utóbbi előfordulási gyakorisága hazánkban a teljes élettartamra, 1 évre és 1 hónapra 5%, 1%, illetve 0,5%. Mind az unipoláris major depresszió, mind a bipoláris betegség gyakran társul szorongásos kórképekkel és/vagy másodlagos alkoholbetegséggel.
A kezeletlen depresszió veszélyes állapot, mivel ilyenkor jelentősen megnő az öngyilkosság kockázata, amellett nagyon gyakori a másodlagos alkoholbetegség, illetve drogabúzus (drogfüggőség), a tartós munkaképtelenség (betegállomány), nem ritka a szív-érrendszeri betegség, a rokkantnyugdíjazás, a munkahely elvesztése. A kezeletlen depresszió (főleg, ha másodlagos alkohol- vagy drogproblémával társul) gyakran vezet családi konfliktusokhoz, a család széthullásához, váláshoz. Ezek mind a beteg, mind családtagjai számára is komoly pszichés megterhelést jelentenek, újabb depressziós epizódokat provokálhatnak. A befejezett öngyilkosságok 60– 65%-át major depresszió alatt követik el, ugyanakkor klinikai vizsgálatok igazolják, hogy a sikeresen kezelt és hosszú távon rendszeresen gondozott major depressziós betegek öngyilkossági kockázata – az egyéb szövődmények veszélyével együtt – rendkívül nagy mértékben csökken. Közgazdasági elemzések igazolták, hogy a nem kezelt depresszió okozta társadalmi kár (öngyilkosság, munkából való kiesés stb.) jóval nagyobb a depresszió korszerű kezelésének költségeinél.
A depresszió csak igen ritkán alakul ki autonóm módon (külső behatások nélkül). Az esetek döntő többségében negatív életesemények (veszteségek, konfliktusok, tartós munkahelyi vagy családi stresszhelyzet) provokálják, elsősorban az arra pszichológiailag és/vagy biológiailag hajlamos egyéneknél. A betegség az esetek több mint 50%-ában családi halmozódást mutat: a depressziós betegek vérrokonai között a betegség kb. háromszor-négyszer olyan gyakori, mint a teljes népességben. A depresszióra való biológiai hajlam tényét igazolják azok a vizsgálatok is, amelyek szerint egypetéjű ikerpárok mindkét tagja háromszor-négyszer olyan gyakran betegszik meg depresszióban, mint a kétpetéjű ikerpárok vagy a nem iker testvérpárok mindkét tagja.
A depresszió kialakulásában a központi idegrendszer három ingerületátvivő anyagának (szerotonin, noradrenalin és dopamin) van kiemelkedően fontos szerepe. Major depresszióban az említett kémiai anyagok termelődése a központi idegrendszerben csökken, a depresszió ellen ható gyógyszerek ezt az anyagcserezavart korrigálják. Fontos annak ismerete, hogy a depressziót csökkentő gyógyszerek hatása csak a kezelés második hetének elteltével, gyakran csak a harmadik héten jelentkezik, így az első 1-2 hétben lényeges javulás még nem észlelhető.
Ma már számos igen hatásos, komolyabb mellékhatások veszélye nélkül szedhető készítmény van forgalomban. Közülük a leggyakrabban a szerotoninforgalmat befolyásoló antidepresszívumok használatosak, de az újabb generációs antidepresszívumok változó arányban és más módon a dopamin, a noradrenalin és a melatonin anyagcseréjére is hatnak. Ha unipoláris major depresszióban a megfelelő adagban szedett antidepresszívumok hatására javulás/gyógyulás következik be, utána a korai visszaesés elkerülése végett még hosszú hónapokig kell szedni ezeket a szereket. Mellékhatások főleg kezdetben jelentkezhetnek, ezek többnyire el is múlnak. A korszerű antidepresszívumok mellékhatásprofilja sokkal előnyösebb, mint a régebbi (bár szintén hatásos) készítményeké, ezért a betegek együttműködése jobb, és hosszú távon is jól segítik a betegek tartós gyógyszeres kezelését.
A közhiedelemmel ellentétben az antidepresszívumokhoz nem lehet hozzászokni. A depressziót gyakran kísérő szorongás és alvászavar miatt sokszor szorongásoldóval, altatóval kell kiegészíteni a terápiát, elsősorban az első néhány héten, amikor az antidepresszívum még nem hat.
Írásunk az alábbi közlemények alapján készült:
Summary of Opinion (SMOP)– Spravato (EMA)
FDA Approves Esketamine Nasal Spray for Resistant Depression







